در حالی که قبلاً توصیفاتی از کودکان با سطوح بالای فعالیت و تکانشگری وجود داشت، آنچه امروزه به نام اختلال کمبود توجه بیش فعالی کودکان(ADHD) نامیده می شود، برای اولین بار در ویرایش دوم راهنمای تشخیصی و آماری اختلالات روانی انجمن روان پزشکی آمریکا ظاهر شد. در DSM-II، این اختلال واکنش هایپرکینتیک دوران کودکی نامیده می شد که همان طور که از نام آن پیداست عمدتاً بر علائم فعالیت حرکتی بیش از حد متمرکز بود. با انتشار DSM-III در سال 0891، این اختلال به طور قابل توجهی با تمرکز بر مشکلات توجه ،تکانشگری و بیش فعالی مجدداً مفهوم سازی شد و به اختلال کمبود توجه (با و بدون بیش فعالی) تغییر نام داد .اصطلاح اختلال نقص توجه/بیش فعالی (ADHD) در DSM-III-R با حذف بحث برانگیز ADD بدون بیش فعالی معرفی شد.
مفهوم سازی سازه اصلی
با انتشار DSM-IV، اصطلاح ADHD همراه با معرفی سه زیرگروه خاص (عمدتاً بی توجه، عمدتاً بیش فعال- تکانشی و ترکیبی) که با وجود علائم بیش ازحد بی توجهی و/یا بیش فعالی کودکان – تکانشگری تعریف می شوند، حفظ شد (سابرال، لیو و سوآرس0، 0101). از جمله تفاوت های آخرین نسخه راهنمای تشخیصی و آماری اختلالات روانی با نسخه قبلی عبارتند از:
- معیار A (علائم ADHD) نسبت به DSM-IV تغییری نکرده است، به جز نمونه های اضافی از چگونگی بروز علائم در نوجوانی و بزرگ سالی و کاهش از شش به پنج در حداقل تعداد علائم در هر یک از حوزه های علامتی مورد نیاز برای نوجوانان مسن تر و بزرگ سالان.
- معیار B(سن شروع) از شروع علائم و اختلالات قبل از 7 سالگی به شروع علائم قبل از 00 سالگی تغییر کرد.
- معیار D(اختلال) اکنون مستلزم آن است که آسیب های عملکردی به جای اینکه از لحاظ بالینی قابلتوجه باشند، فقط باید «کیفیت عملکرد اجتماعی، تحصیلی یا شغلی» را کاهش دهند.
- معیار E(شرایط طرد) دیگر شامل اختلال طیف اوتیسم به عنوان یک تشخیص انحصاری نیست. (اپستین و لورن0، 0103).
در نهایت، در حالی که DSM-IV «زیرگروه های» ADHD (ترکیبی، بی توجه، یا بیش فعالی کودکان/تکانشی) را طبقه بندی می کند، 5-DSM در عوض این موارد را به عنوان «زیرشاخه یا ساب تایپ» متمایز می کند تا نشان دهد که علائم غالب فعلی می تواند تغییر کند. به عنوان مثال، کودکی که با تشخیص ADHD، عمدتاً بیش فعال است، در سنین بالاتر، ممکن است علائم بی توجهی بیشتری نشان دهد (سابرال و همکاران ،0101). همچنین اگرچه از تغییرات DSM های قبلی ظریف تر است، اما تغییرات ADHD در 5-DSM مهم است و منعکس کننده دانش افزایش یافته ما در مورد ماهیت ADHD است. به طور خاص، به طور فزاینده ای آشکار شده است که آستانه های دامنه علائم DSM-IV )6 از 8 علامت در هر دامنه علامت، در حالی که برای کودکان خردسال مناسب است، برای شناسایی نوجوانان و بزرگ سالانی که اختلالات مربوط به ADHD را تجربه می کنند، مؤثر نیستند(اپستین و لورن ،0103).
در مجموع اختلال نارسایی توجه/ بیش فعالی کودکان، از شایع ترین اختلالات عصب تحولی دوران کودکی است که ناشی از ضعف در بازداری رفتاری است و با سه مشخصه نارسایی توجه، فزون کنشی و تکانشگری شناخته می شود و در واقع این اختلال شایع ترین اختلال روان پزشکی دوران کودکی است (فراقی دستجرد، شریفی درآمدی و فرخی ،0389). در واقع نوعی اختلال مزمن شدید در تحول روانی است که برای تشخیص آن حداقل باید 6 مورد از 8 معیار در بی توجهی و یا بیش فعالی/ تکانشگری در دو موقعیت جداگانه (مثلاً خانه و مدرسه) مشاهده شود. این علائم باید 6 ماه به طول انجامد و با سطح تحولی کودك تطابق نداشته و پس از 7 سالگی ظاهر شده باشد (کنگرلو، لطفی کاشانی و وزیری، 0380).
ملاک های تشخیص اختلال کمبود توجه بیش فعالی در5–DSM
A- مجموعه ای فراگیر از رفتارهای بی توجهی و یا بیش فعالی –تکانشگری که در عملکرد یا رشد اختلال ایجاد می کند، به صورتی که با موارد 0 مشخص می شود:
بی توجهی
شش نشانه زیر )تعداد بیشتر( دست کم به مدت 6 ماه ادامه می یابند و با سطح رشد ناهماهنگ هستند و بر فعالیت های اجتماعی و تحصیلی شغلی تأثیر منفی می گذارند:
توجه: نشانه ها صرفاً جلوه رفتار نافرمانی، لجبازی، خصومت ،یا ناتوانی در درك تکالیف یا دستورالعمل ها نیستند. برای نوجوانان بزرگ تر و بزرگ سالان )07 ساله و بالاتر( حداقل پنج نشانه ضروری است.
- اغلب نمی تواند به جزئیات توجه دقیق کند یا در تکالیف درسی، در محل کار ،یا هنگام فعالیت های دیگر مرتکب بی دقتی می شود( برای مثال جزئیات را نادیده می گیرد و در کار بی دقت است).
- اغلب در حفظ کردن توجه در تکالیف یا فعالیت ها مشکل دارد )مثلاً در متمرکز ماندن هنگام سخنرانی ها، گفتگوها یا روخوانی طولانی مشکل دارد(
- اغلب به نظر می رسد که وقتی مستقیماً با او صحبت می شود گوش نمی دهد )مثلاً به نظر می رسد که ذهن جای دیگر است، حتی در غیاب هرگونه حواس پرتی واضح(
- اغلب، دستورالعمل ها را دنبال نمی کند و نمی تواند تکالیف درسی، کارهای عادی و روزمره ،یا وظایف را در محل کار کامل کند) مثلاً تکالیف را شروع می کند، اما به سرعت تمرکز خود را از دست می دهد و به راحتی از موضوع منحرف می شود(
- اغلب در سازمان دادن به تکالیف و فعالیت ها مشکل دارد) مثلاً به سختی می تواند تکالیف پشت سر هم را مدیریت کند؛ به سختی می تواند لوازم و متعلقات را منظم نگه دارد؛ کار، آشفته و نامنظم است؛ مدیریت زمان نامناسب دارد؛ نمی تواند موعدها را برآورده کند(
- اغلب از پرداختن به تکالیفی که به تلاش ذهنی مداوم نیاز دارند اجتناب می کند، از آها بیزار است ،یا مایل بهانجام دادن آن ها نیست )مثل تکالیف درسی یا تکالیف خانگی؛ در مورد نوجوانان بزرگ تر و بزرگ سالان، آمادهکردن گزارش ها، پر کردن فرم ها، بازبینی مقالات طولانی(
- اغلب لوازم لازم برای تکالیف و فعالیت ها را گم می کند )مثل لوازم مدرسه، مدادها ،کتاب ها، ابزارها ،کیف ها، کلیدها، دفترچه، عینک(
- اغلب به وسیله محرك های نامربوط به راحتی حواس پرت می شود )در مورد نوجوانان بزرگ تر و بزرگ سالان، می تواند افکار نامربوط باشد(
- اغلب در فعالیت های روزمره فراموش کار است )مثل انجام دادن کارهای روزمره، پی فرمان کسی رفتن؛ در مورد نوجوانان بزرگ تر و بزرگ سالان، جواب دادن به تلفن، پرداختن صورت حساب ها، سر قرار حاضر شدن( )گاویرلو و همکاران[1]، 0104(.
نشانه های بیش فعالی و تکانشگری
شش نشانه زیر )تعداد بیشتر( دست کم به مدت 6 ماه ادامه می یابند که با سطح رشد ناهماهنگ هستند و بر فعالیت های اجتماعی و تحصیلی /شغلی مستقیماً تأثیر منفی می گذارند:
توجه: نشانه ها صرفاً جلوه رفتار نافرمانی، لجبازی، خصومت ،یا ناتوانی در درك کردن تکالیف یا دستورالعمل ها نیستند. برای نوجوانان بزرگ تر و بزرگ سالان )07 ساله و بزرگ تر( حداقل پنج نشانه ضروری است.
- اغلب دست ها و پاها بی قرار است و در صندلی خود وول می خورد.
- در موقعیت هایی که نشسته ماندن انتظار می رود، اغلب صندلی خود را ترك می کند )مثلاً محل کار خود را در کلاس، اداره یا محل کار دیگر یا موقعیت های دیگری که باقی ماندن در محل ضرورت دارد را ترك می کند(. .c اغلب در موقعیت های نامناسب ،می دود یا از چیزها بالا می رود. )توجه: در نوجوانان یا بزرگ سالان، ممکناست به احساس بی قراری محدود باشد(
- اغلب نمی تواند ساکت بازی کند یا به فعالیت های اوقات فراغت بپردازد.
- اغلب «در حال جنب وجوش» است، طوری عمل می کند گویی «موتوری او را به حرکت وامی دارد» )مثلاً نمی تواند برای مدت طولانی آرام باشد یا از آرام بودن ناراحت است، مثل زمانی که در رستوران یا جلسات است؛ ممکن است دیگران احساس کنند که او بی قرار است یا به سختی می توان پا به پای او رفت(.
- اغلب بیش ازاندازه صحبت می کند.
- اغلب قبل از اینکه سؤالی کامل شده باشد پاسخ را از دهان می پراند )مثلاً جملات افراد را کامل می کند؛ نمی تواند در گفتگو منتظر نوبت بماند(.
- اغلب منتظر نوبت ماندن برایش دشوار است )مثل زمانی که در صف منتظر است(.
- اغلب مزاحم دیگران می شود )برای مثال، وسط گفتگوها ،بازی ها، یا فعالیت ها می پرد؛ ممکن است از لوازم دیگران بدون اجازه گرفتن استفاده کند؛ در مورد نوجوانان و بزرگ سالان، ممکن است مزاحم کار دیگران شود(.
- چند نشانه بی توجهی یا بیش فعالی-تکانشگری قبل از 00 سالگی وجود دارند.
- چند نشانه بی توجهی یا بیش فعالی کودکان- تکانشگری در دو موقعیت یا بیشتر وجود دارند) مثلاً در خانه، مدرسه ،یا محل کار؛ با دوستان یا خویشاوندان؛ در فعالیت های دیگر(.
- دلیل روشنی وجود دارد مبنی بر اینکه نشانه ها در عملکرد اجتماعی، تحصیلی، یا شغلی اختلال ایجاد می کنند یا کیفیت آن را کاهش می دهند.
- نشانه ها منحصراً در طول دوره اسکیزوفرنی یا اختلال روان پریشی دیگر روی نمی دهند و اختلال روانیدیگری )مثل اختلال خلقی، اختلال اضطرابی، اختلال تجربه ای، اختلال شخصیت، مسمومیت با مواد( آن ها رابهتر توجیه نمی کند )انجمن روان پزشکی آمریکا[2]، 0103؛ سابرال و همکاران ،0101(.
با توجه به نشانه های تشخیصی در ادامه علائم هرکدام از علائم بی توجهی، بیش فعالی کودکان و تکانشگری به طور جامع ارائه شده است:
علائم بی توجهی
اغلب از عهده ی توجه دقیق به جزئیات برنیامده یا در تکالیف مدرسه یا سایر فعالیت ها از روی بی دقتی مرتکب اشتباه می شود. وقتی به طور مستقیم مورد خطاب قرار گیرد؛ به نظر می رسد که نمی شنود.
اغلب از دستورالعمل ها پیروی نکرده و از عهده ی اتمام تکالیف مدرسه و سایر انواع کارها و وظایف برنمی آید که به علت رفتار نافرمانی و یا ناتوانی در فهم دستورالعمل ها نیست. در سازمان دهی تکالیف و فعالیت ها با مشکل روبه روست. از درگیر شدن در تکالیفی که مستلزم تلاش ذهنی مداوم است اجتناب کرده، بیزاری و بی میلی نشان می دهد؛ برای انجام تکالیف یا فعالیت هایش اشیا را گم می کند؛ اغلب بر اثر محرك های نامربوط به آسانی دچار حواس پرتی می شود و در فعالیت های روزانه فراموش کار است.
علائم بیش فعالی
دست ها و پاها اغلب بی قرار است و در حالت نشسته وول می خورد؛ در کلاس و دیگر موقعیت هایی که انتظار می رود یکجا بنشیند، اغلب صندلی خود را ترك می کند؛ اغلب در موقعیت های نابجا به حد افراط می دود یا بالا و پایین می رود )این وضعیت در نوجوانان و یا بزرگ سالان ممکن است به احساس ذهنی بی قراری محدود شود(. برای شرکت آرام و بی سروصدا در بازی ها یا فعالیت ها در وقت های فراغت اغلب با مشکل روبه رو است. در حال جنب وجوش است و به گونه ای عمل می کند که گویی به وسیله ی موتوری رانده می شود.
علائم تکانش گری
کودك قبل از تمام شدن پرسش ها پاسخ می دهد، منتظر نوبت ماندن برایش دشوار است؛ اغلب مزاحم کار دیگران می شود و ممکن است وسط بازی یا حرف دیگران بپرد. برخی از علائم بالا از هفت سالگی باید وجود داشته باشد. فرد در حیطه هایی نظیر، مدرسه، کار یا خانه دچار مشکل شده باشد؛ یعنی تخریب روشنی در عملکرد اجتماعی، شغلی یا تحصیلی وجود داشته باشد. در ضمن، این علائم نباید مربوط بهاختلال های نافذ رشد )اوتیسم(، اختلال اسکیزوفرنی یا اختلال های روانی دیگر باشد )داودآبادی ،0383(.
به طور خلاصه پنجمین ویرایش راهنمای تشخیصی و آماری اختلال های روانی ویژگی های تشخیصی اختلال کم توجهی- بیش فعالی را به این شرح آورده است:
خصیصه های اصلی اختلال کم توجهی- بیش فعالی کودکان الگوی پایدار بی توجهی یا بیش فعالی- تکانشگری است که در عملکرد یا تحول فرد اختلال ایجاد می کند. خصیصه بیش فعالی از نظر رفتاری در اختلال کم توجهی- بیش فعالی به عنوان نوعی سرگردانی در تکلیف، نداشتن ثبات، دشواری در نگهداری توجه و آشفته بودن آشکارمی شود. بیش فعالی برمی گردد به فعالیت حرکتی بیش ازاندازه هنگامی که مناسب نیست یا ناآرامی بیش ازحد، ضربه زدن یا زیاد حر ف زدن. خصیصه تکانشگری مربوط به اعمال شتاب زده است که در یک لحظه و بدون اندیشه ر خ می دهد و ظرفیت بالایی برای آسیب زدن به افراد دارد. تکانشگری ممکن است تمایل فرد به پاداش های فوری یا ناتوانی در به تاخیر انداختن لذت را منعکس کند. رفتارهای تکانشی ممکن است به عنوان دخالت های بی مورد اجتماعی یا به عنوان تصمیم مهم گرفتن بدون در نظر گرفتن پیامدهای بلندمدت دیده شود. به طورکلی اختلال بیش فعالی- کم توجهی، یک اختلال تحولی است )ذوقی پایدار و همکاران ،0384(.
انواع اختلالADHD
مطابق آخرین راهنمای تشخیصی و آماری اختلال های روانی، (DSM-IV)، اختلال ADHD یک الگوی پایدار فقدان توجه یا بیش فعالی کودکان- تکانشگری است که در مقایسه با افرادی که در همان سطح رشدی قرار دارند، شدیدتر و فراوان تر است. این اختلال با توجه به دو ویژگی عمده ی نقص توجه و بیش فعالی به سه نوع فرعی تقسیم می شود.
- عمدتاً نوع بی توجه: این زیرمجموعه زمانی مطرح می شود که شش یا بیش از شش نشانه ی فقدان توجه
- )ولی کم تر از شش نشانه ی بیش فعالی- تکانش گری( حداقل در شش ماه گذشته دوام داشته باشد.
- عمدتاً نوع بیش فعالی کودکان و تکانش گر: این نوع زمانی مطرح می شود که شش یا بیش از شش نشانه یبیش فعالی- تکانش گری )کم تر از شش نشانه ی فقدان توجه( برای حداقل شش ماه گذشته دوام داشتهباشد.
- نوع مرکب: این نوع فرعی، زمانی مطرح می شود که شش نشانه یا بیش از شش نشانه ی فقدان توجه و شش یا بیش از شش نشانه ی بیش فعالی- تکانش گری برای حداقل شش ماه گذشته دوام داشته باشد .
- در بیش تر کودکان و نوجوانان مبتلا به این اختلال، نوع مرکب آن دیده می شود )داودآبادی، 0383(.
معیارهای تشخیص
اگرچه معیارهای تشخیصی بیش فعالی کودکان در طول زمان تکامل یافته است، ارزیابی و ابزار ارزیابی اساساً یکسان باقی مانده است .ADHD تا حد زیادی یک تشخیص بالینی است. توصیه های کنونی برای ارزیابی تشخیصی ADHD احتمالی شامل گرفتن شرح حال جامع از تاریخچه قبل از تولد، پری ناتال و خانوادگی است .عملکرد مدرسه؛ فاکتورهای محیطی؛ و معاینه فیزیکی دقیق در طول معاینه فیزیکی، باید توجه ویژه ای به علائم حیاتی )سیستم های قلبی عروقی، پوستی، تیروئید و عصبی، از جمله ارزیابی هماهنگی حرکتی( شود )ولاریچ و همکاران[3]، 0108(.
متأسفانه، ارزیابی های عینی موجود در حال حاضر برای ADHD، از جمله آزمون های عصب روان شناختی )که قدرت شواهد پایینی دارند( و همچنین EEG و تصویربرداری عصبی )که شواهد برای آن ها کافی نیست، کاربرد محدودی برای روشن کردن تشخیص دارد(. جامعه علمی همچنین به درك چگونگی دخالت سیستم های انتقال دهنده عصبی در ADHD علاقه مند بوده است؛ زیرا مدل های حیوانی، مطالعات تصویربرداری عصبی و مطالعات فارماکولوژیک از دخالت اختلالات دوپامینرژیک و آدرنرژیک در ADHD پشتیبانی می کنند. با این حال، هیچ روش مبتنی بر شواهد برای ارزیابی این سیستم های انتقال دهنده عصبی توسعه یافته وجود ندارد. اگرچه ADHD تخمین وراثت پذیری بالایی دارد) 76%(، هیچ الگوی ژنتیکی خاصی برای این اختلال ضروری یا کافی نشان داده نشده است؛ بنابراین، شناسایی ژن های مرتبط با ADHD دشوار بوده است و آزمایشژنتیکی در حال حاضر برای تشخیص مفید نیست )ولریچ و همکاران ،0108(.
تشخیص افتراقی
5–DSM، گروهی از اختلالات را فهرست می کند که باید از ADHD متمایز شوند که بسیاری از آن ها می توانند به عنوان بیماری های همراه نیز رخ دهند. فهرستی از شرایط رشدی و رفتاری که معمولاً با ADHD اشتباه گرفته می شوند عبارت اند از:
- اختلال یادگیری
- اختلال خواب
- اختلال نافرمانی مخالف
- اختلال اضطرابی
- ناتوانی ذهنی
- اختلال زبان، اختلال خلقی، اختلال تیک، اختلال سلوك
- اختلال طیف اوتیسم
- اختلال هماهنگی رشدی )بوناتی و همکاران[4]، 0105(.
علاوه بر این، شرایط پزشکی می تواند علائم ADHD را به وجود آورد. این ها شامل شرایطی است که باعث خستگی یا درد می شوند )آپنه انسدادی خواب، بیماری التهابی روده(، اختلالات حسی )بصری یا شنوایی(، شرایط سلامت مزمن که بر حضور در مدرسه تأثیر می گذارند )به طوری که کودك دیگر آنچه را که آموزش داده می شود، متوجه نمی شود یا دنبال نمی کند( و شرایط عصبی که بر توجه و برانگیختگی تأثیر می گذارند )به عنوان مثال، صرع، وضعیت پس از ضربه مغزی(. همه این شرایط ممکن است با ADHD نیز همراه باشد.
شیوع ADHD در کودکان مبتلا به صرع دو تا سه برابر بیشتر از جمعیت عمومی است و معمولاً با بی توجهی ظاهر می شود. علائمADHD معمولاً در اولین تشنج یا قبل از آن وجود دارد که نشان دهنده همبودی است نهثانویه به صرع یا داروهای ضد صرع. صرع پیچیده، دفعات تشنج بیشتر و سن شروع زودتر با خطر ADHDبالاتر همراه است، به طوری که این بیماران اغلب تظاهرات ترکیبی را نشان می دهند. داروهای ضد صرع، به ویژه فنوباربیتال و تا حدی فنی توئین، کاربامازپین و والپروئیک اسید می توانند بر توجه و فعالیت تأثیر بگذارند .داروهای ضد صرع جدیدتر )گاباپنتین، تیاگابین، ویگاباترین و لاموتریژین( ممکن است عوارض جانبی شناختی کمتری داشته باشند )بلانگر و همکاران[5]، 0109(.
5-DSM همچنین شامل شرایطی است مانند اختلالات شخصیت، روان پریشی، اختلالات سوءمصرف مواد که کمتر در جمعیت کودکان دیده می شود؛ اما باید هنگام ارزیابی بیش فعالی بزرگ سالان در نظر گرفته شود .
اگرچه این شرایط ممکن است با بی توجهی، تکانش گری و مشکلات تحصیلی بروز کنند، اما باید خدمات روان پزشکی یا سایر خدمات بهداشت روانی مناسب ترتیب داده شود )بلانگر و همکاران ،0109(.
اختلال بیش فعالی بزرگ سالان
اختلال نقص توجه /بیش فعالی، یکی از اختلالات روان شناختی شایع در افراد می باشد که از کـودکی تا بزرگ سالی تداوم می یابد و در ابعاد مختلفی از زندگی فرد، نظیر زندگی شخصی، اجتماعی، حرفه ای، کارکرد اجرایی نظیر حافظه فعال اختلال ایجاد می کند )حیدری نسب و همکاران ،0385(؛ بنابراین بیش فعالی در بزرگ سالان هم دیده می شود. بارکلی 8 نشانه تشخیصی را برای بزرگ سالی پیشنهاد کرده است که شامل حواس پرتی، تصمیم گیری تکانشی، سازمان دهی ضعیف به تکالیف، تکمیل نکردن تکلیف، انطباق ضعیف با تعهداتی که پیش تر تنظیم شده است، مشکل در پایان دادن برنامه هایی که در حال حاضر انجام می دهد، مشکل در توجه کردن به تکلیف، شروع کردن کارها قبل از اینکه آنچه را که لازم است کاملاً متوجه شود و افزایش احتمال رانندگی سریع می باشند )ذوقی پایدار و همکاران ،0384(. به بیانی دیگر مشکلات توجه، تمرکز، سیستم حرکتـی، تکانش گری، عدم تحمل اسـترس، تغییرات هیجانی، خلقی و احتمالاً اختلال در روابط بین فردی ،
ADHD بزرگسالی را مشخص می کند. افراد بالغ مبتلا به اختلال، در برنامه ریزی، تکمیل و به پایان رساندنتکالیف، انجام به موقع وظـایف، گوش دادن به صحبت های دیگران، حفظ توجه هنگام خواندن، تصمیم گیریتوأم با تفکر، اختلال دارند )حیدری نسب و همکاران ،0385(.
عوامل مؤثر/پیشایندها و پیش بینی کننده ها
در مورد سبب شناسی این اختلال، شواهد علمی قویاً بر وجود زیربنایی زیست شناختی اشاره می کند. گستره علل ،دربرگیرنده انتقال ژنتیکی، شخصیت و مزاج، عوامل پیش و پس از تولد و تفاوت در ساختارهای مغزی و احتمالاً تفاوت در وضعیت شیمیایی مغز است که با عوامل محیطی در تعامل هستند) کنگرلو و همکاران ،0380(. به بیانی دیگر از عواملی که در به وجود آمدن اختلال بیش فعالی- کمبود توجه دخالت دارند می توان به ترکیبی از خصوصیات و گرایش های ژنتیکی و فیزیولوژیکی کودکان، الگوهای تعامل خانوادگی، تأثیر متقابل شرایط اجتماعی و محیطی، اشاره نمود )صادقی و حسینی رمقانی ،0386(.
شواهد حاصل از مطالعات خانواده، دوقلوها و فرزندخواندگی قویاً نشان می دهد که ADHD یک اختلال بسیار ارثی و چندژنی است. انواع ژنی که خطر ADHD را پیش بینی می کنند برای رشد مغز ،تغییرات سلولی و رمزگذاری برای ژن های گیرنده و ناقل کاتکول آمین مهم هستند. عوامل عصبی غیر ارثی مؤثر بر رشد مغز یا منجر به آسیب مغزی در پاتوژنز ADHD دخیل هستند. سهم عوارض بارداری و زایمان متفاوت است، اما شواهد قوی از خطر بیشتر ADHD به دنبال قرار گرفتن در معرض الکل یا تنباکو و وزن کم هنگام تولد )<0511 گرم( حمایت می کند. آسیب مغزی هیپوکسیک-آناکسیک، اختلالات صرع و آسیب مغزی تروماتیک نیز در خطر ADHD نقش دارند. همچنین قرار گرفتن در معرض سموم محیطی )به ویژه سرب، آفت کش های ارگانوفسفره و بی فنیل های پلی کلره( با علائم ADHD مرتبط است. به جز کودکانی که محرومیت اولیه استثنایی را تجربه می کنند، رابطه علی بین محیط خانواده و ناملایمات روانی اجتماعی و ADHD نامشخص است. علاوه بر موارد فوق ،بر اساس مطالعات حجمی و MRI عملکردی، تفاوت هایی در رشد ساختاری و فعال سازی عملکردی در قشر پیش پیشانی، عقده های پایه، قشر کمربندی قدامی و مخچه یافت می شود. فعالیت در بین این مناطق به مدارهای کاتکول آمینرژیک مغز بستگی دارد. علیرغم شواهد ضعیف برای کمبود در اینانتقال دهنده های عصبی، نقش آن ها با توزیع آن ها در مناطقی از مغز درگیر در ADHD و پاسخ مثبت بیمارانADHD به داروهایی که انتقال عصبی کاتکول آمین ها را تعدیل می کنند، اثبات می شود )بلانگر و همکاران ،
.)0109
عوامل خطر مرتبط با علائمADHD عوامل خطر ژنتیکی
- ژن های گیرنده دوپامینDRD5 ، DRD4
- ژن ناقل دوپامین(DAT1)
- ژن کد کنندهO متیل ترانسفراز(COMT) عوامل خطر غیر ژنتیکی / محیطی
- ناملایمات
- وضعیت اجتماعی-اقتصادی پایین
- قربانی شدن
- دل بستگی کودك و والدین
- اختلاف خانوادگی
- مواجهه با خشونت درون/بین فردی
- قرار گرفتن در معرض سموم
- آفت کش های ارگانوفسفره
- بی فنیل های پلی کلره
قبل از تولد
- سیگار کشیدن مادر
- مصرف الکل توسط مادر
- استرس مادر
- استفاده مادر از مواد مخدر
- پری ناتال
- نارس بودن
- وزن کم هنگام تولد غذایی
- قند
- فلز روی
- رنگ های خوراکی
- منیزیم
- اسیدهای چرب اشباع نشده )امگا 3( )سابرال و همکاارن ،0101(
شناسایی علت واقعی عوامل خطر محیطی برای ADHD دشوار است، زیرا ممکن است ارتباط با چندین متغیر مؤثر مشاهده شود .یکی از عوامل خطر شناخته شده مربوط به سلامت مادر در دوران بارداری از جمله استفاده مادر از موادی مانند سیگار و الکل است. اگرچه شواهد به دلیل ماهیت نامشخص و سطح مواجهه درون رحمی و پیامدهای داشتن فرزند مبتلا به ADHD قطعی نیست. قرار گرفتن در معرض سمومی مانند فلزات سنگین )به عنوان مثال، سرب، جیوه( و مواد شیمیایی )به عنوان مثال، آفت کش های ارگانوفسفره( نیز با شواهد رو به رشد ارتباط قوی با ADHD دخیل است. نقش تغذیه در علت ADHD به طور گسترده با افزایش ادبیات حمایتی از سطوح پایین روی و سطوح اسید چرب امگا 3 که در افراد ADHD یافت شده است مورد مطالعه قرار گرفته است )دیمونتیس و همکاران ،0108(.
نظریات تبیین کننده یا پیش بینی کننده
نظریه های روان شناختی کنونی بیش فعالی و فعالیت حرکتی در ADHD چندین نظریه روان شناختی وجوددارد که به این سؤال می پردازد که چه چیزی باعث بیش فعالی علامت دار و فعالیت حرکتی در ADHD می شود. در بررسی ها نظریه های رفتاری کلیدی ADHD مطرح شده است. این بررسی بر چهار نظریه کلیدی شناختی و رفتاری اختلال عملکرد مرتبط با ADHD متمرکز است: )0( مدل مقررات دولتی9، )0( نظریه های مسیر چندگانه8 )3( نظریه رشد پویا ADHD01 )4( تئوری های اختلال عملکرد اجرایی00.
مدل مقررات دولتی
مدل مقررات دولتی نشان می دهد که سطوح بالینی علائم ADHD را می توان به نقص در حفظ حالت های فعال سازی بهینه ردیابی کرد. با استناد به نظریه شناختی-انرژی سندرز و سندرز و ون دورن، این مدل فرض می کند که سطح فعال سازی یک فرد معین در موقعیت هایی که نرخ ارائه محرك ها بالا است، افزایش می یابد و در موقعیت هایی که نرخ ارائه آن کاهش می یابد. مدل مقررات دولتی، علائم ADHD، از جمله بیش فعالی را افزایش یا کاهش نسبت به وضعیت مربوطه یک فرد که نیاز به کنترل سخت دارد، فرض می کند؛ بنابراین، در چارچوب این مدل نظری، سطوح بیش فعالی در موقعیت ها پایدار دیده نمی شود، بلکه در حالت های کم فعال سازی به عنوان تلاشی برای خود تحریکی و در حالت های فعال سازی بالا به عنوان نشانه ی رفتاری بیش فعال سازی، به طور فزاینده ای وجود دارد.
نظریه مسیرهای چندگانه
نظریه مسیرهای چندگانه، فرض می کنند که چندین تأثیر رشدی متمایز وجود دارد )«مسیرها»( که با بیان علائم اصلی ADHD؛ اما با ویژگی های باقی مانده همگرا می شوند. امروزه، برجسته ترین مفاهیم مسیرهای چندگانه ،مدل مسیر سه گانه، است که زمان بندی، مهار و کسری تأخیر قابل تفکیک را پیشنهاد می کند تا به بیان بسیار
98 State Regulation ModelMultiple Pathway Theories
1110 Dynamic Developmental Theory of ADHDExecutive Dysfunction theory
ناهمگن علائم ADHD منجر شود. با توجه به زمان بندی، این مدل پیشنهاد می کند که افراد مبتلا به ADHD کمبودهایی را نشان می دهند، به عنوان مثال، در تمایز مدت ها و پیش بینی کافی فواصل زمانی. نقص های بازداری به توانایی های افراد مبتلا به ADHD برای مهار پاسخ ها در موقعیت های نامناسب مانند انتظار نوبت در ارتباطات اشاره دارد. کمبودهای تأخیر بیانگر بیزاری و افزایش واکنش های احساسی منفی نسبت به موقعیت هایی است که با تأخیر )زمانی( مشخص می شوند مانند انتظار برای دستورات بیشتر در کلاس درس. در این چارچوب نظری، علامت بیش فعالی به عنوان تلاشی رفتاری برای کاهش تجارب ذهنی منفی تأخیر در جایی که تأخیر قابل دور زدن نیست، مفهوم سازی می شود.
نظریه رشد پویا
نظریه رشد پویا ADHD یک شاخه دوپامین مزولیمبیک کم عملکرد را برای تقویت تغییر یافته رفتار جدید و از بین رفتن رفتاری که قبلاً تقویت شده است، پیشنهاد می کند. فرض بر این است که بازه زمانی حیاتی برای تأثیر یک تقویت کننده در افراد مبتلا به ADHD در مقایسه با افراد بدون ADHD کوتاه تر است. بر این اساس ،رفتار مطلوب اجتماعی غالباً به طور مثبت تقویت نمی شود و رفتار نامطلوب در زمان به طور منفی تقویت می شود. این تئوری پیش بینی می کند که بیش فعالی )به تدریج در حال رشد( از ترکیبی از تقویت مثبت تغییر یافته و فرآیندهای انقراض ناقص ناشی می شود که منجر به افزایش و تجمع تعداد واکنش های رفتاری می شود که ممکن است در فعالیت حرکتی بیش ازحد نشان داده شود )گاویرلو و همکاران ،0104(. این نظریه جامع تلاش می کند تظاهرات رفتاری ADHD را از یک انتقال دهنده عصبی تا سطح اجتماعی توضیح دهد و هدف آن تبیین همه علائم ADHD است. بسیاری از داده های حمایت کننده از این نظریه مبتنی بر داده های حیوانی است و زیربنای نظری این نظریه رفتارگرایی است. این تئوری پیشنهاد می کند که دو مکانیسم رفتاری اصلی بسیاری از علائم ADHD وجود دارد: تقویت تغییر یافته رفتار جدید و انقراض ناقص رفتار ناکافی )جانسون، ویرسما و کونتسای00، 0118(.
نظریه اختلال در عملکرد اجرایی
ناکارآمدی اجرایی اصطلاحی است که برای توضیح نقایص در فرآیندهای شناختی «درجه بالاتر»، مانندبرنامه ریزی، توالی، استدلال، توجه به یک کار، حافظه فعال، مهار نامناسب و انتخاب رفتارهای مناسب استفاده می شود. این فرآیندهای نظارتی، عملیات شناختی «سطح پایین» مانند زبان، ادراك، حافظه آشکار ،یادگیری و عمل را کنترل، تنظیم و مدیریت می کنند. عملکرد اجرایی شامل عملکرد مدارهای عصبی است که قشر پیشانی را با عقده های قاعده ای، تالاموس و قشر جداری پیوند می دهد. مطالعات آناتومیکی و عملکردی شواهدی مبنی بر تفاوت های ساختاری و تغییر فعال سازی قشر جلوی پیشانی، مدارهای فرونتو-پاریتال و فرونتو-استریاتال در کودکان مبتلا به ADHD پیدا کرده اند. اختلال عملکرد ناقل عصبی دوپامینرژیک و نورآدرنرژیک در این اختلال نقش دارد. این انتقال دهنده های عصبی برای عملکرد مدارهای فرونتو-استریاتال و فرونتو-پاریتال حیاتی هستند. اگرچه استفاده از این مدارهای عصبی در نظریه پردازی ADHD مختص فرضیه اختلال عملکرد اجرایی نیست؛ اما مستقیماً با این فرضیه مرتبط هستند. تئوری اختلال عملکرد اجرایی ADHD نشان می دهد که علائم ADHD به طور کامل در نتیجه کاهش کنترل اجرایی به وجود می آیند که ناشی از ناهنجاری در ساختار، عملکرد و عملکرد بیوشیمیایی شبکه های عصبی فرونتو-پاریتال و فرونتو-استریاتال است )جانسون و همکاران ،0118(.
نظریه دوپامین
یکی دیگر از مهم ترین فرضیه های مطرح شده در این زمینه، فرضیه کارکرد دوپامین است. از آنجا که دوپامین نقش مهمی در میزان برانگیختگی مغز دارد می توان به نـقش داروهای روان محرك )ریتالین( و تأثیر آن ها بر سیناپس های نوراپینفرین و تحریک دوپامین بهتر پی برد. از سوی دیگر ،در فرضیه سروتونین گفته می شود که سطح سروتونین در مغز این کودکان پایین است؛ ولی این ادعا مورد تأیید برخی از صاحب نظران قرار نگرفته است. چندین دهه است که صاحب نظران تلاش کرده اند تا برای تبیین سبب شناسی اختلال نارسایی توجه/ بیش فعالی نظریه یا دست کم الگویی ارائه کنند. برخی از تلاش های انجام شده عبارت اند از:0. نظریه سازوکار برانگیختگی، الگوی تعاملی شناختی، الگوی بازداری عصب روان شناختی، الگوی فعال-شناختی، الگوی تبادلی ،عصبی رشدی، الگوی بازداری رفتـاری )علیزاده ،0394(.
الگوی بازداری رفتاری
به اعتقاد بارکلی) 0887( بازداری رفتاری، فرآیندی عصب- شناختی است که به کودکان کمک می کند تا پاسخ «درنگیده» بدهند. بازداری رفتاری سه فرایند به هم پیوسته را دربر دارد: 0-بازداری پاسخ یا رویداد غالب 0-توقف پاسخ جاری و ایجاد فرصت درنگ در تصمیم گیری برای پاسـخ دادن یا ادامه پاسخ و 3-حفظ این دوره ی درنگ و پاسخ های خود فرمان که در این دوره اتفاق میافتند )کنترل تداخل.( پاسخ غالب، پاسخی است که تقویت آنی به دنبال دارد )مثبت یا منفی( یا این تقویت کننده با آن تداعی شـده است. بازداری چنین پاسـخی برای کودکان دارای اختلال نارسایی توجه/بیش فعالی کار بسیار دشواری است. دومین شـکل بازداری )توقف پاسخ جاری( ممکن است از تعامل حافظه ی کاری با توانایی بازداری پاسخ های غالب ناشی شود )علیزاده ،.)0394
فرضیه ژنتیک
فرضیه ژنتیک بیان می کند که آمادگی بیش فعالی توسط کودکانی که مبتلا به اختلال بیش فعالی/ کاستی توجه هستند به ارث برده می شود. مطالعات خانوادگی و دوقلوها از این باور که عوامل ژنتیک نقش مهمی در تعیین سطح فعالیت خلقی در جمعیت عادی بازی می کنند حمایت کرده اند. در برخی از موارد امکان دارد که طبیعتاً بیش فعال هستند متحمل آسیب عصب شناختی قبل از تولد یا اوایل کودکی شوند و بدین ترتیب انتقال اختلال بیش فعالی/ کاستی توجه در آن ها به وجود می آید؛ در حالی که در برخی دیگر از کودکان با خلق بیش فعال این سندرم به دنبال نوع غیر مجهول و نامناسبی از تعامل کودك- والد ایجاد شود. در زیر گروه کوچکی از کودکان اختلال بیش فعالی/ کاستی توجه به نظر می رسد که این سندرم از طریق شرایط ژنتیکی که به مقاومت عمومی هورمون تیروئید می انجامد، به وجود می آید )برادلی و گولدن03، 0110(.
فرضیه بی نظمی انتقال دهنده عصبی
فرضیه بی نظمی انتقال دهنده ی عصبی نشانه های اختلال کاستی توجه/ بیش فعالی به نابهنجاری در کارکردانتقال دهنده های عصبی در سیناپس ها نسبت می دهد که داروهای تحریک زای روانی بر آن ها تأثیر می گذارند و منجر به بهبودی نشانه های اختلال کاستی توجه/ بیش فعالی می شوند. مک کراکن) 0880(، نشان داده است که بی نظمی سیستم دوپامین در ناحیه تگمنتال شکمی مغز و نور آدرنالین و آدرنالین در لوکوس سرولئوس ممکن است در بروز اختلال کاستی توجه/ بیش فعالی نقش داشته باشند و این احتمال وجود دارد که این گونه سیستم ها به وسیله درمان های دارویی مؤثر مثل متیل فنیدیت و دکستروآمفتامین تحت تأثیر قرار می گیرند )لو و همکاران04، 0114(.
فرضیه آلرژی
فرضیه آلرژی نشانه های اختلال کاستی توجه/ بیش فعالی را به واکنش کودکان به ویژگی های خاص مواد غذایی که روزانه مصرف می کنند، نسبت می دهد. در ابتدا فین گلد )0875( مطرح کرد که افزودنی های غذایی غیرطبیعی مثل اسانس ها توجیه کننده میزان قابل توجهی از نشانه های اختلال کاستی توجه/ بیش فعالی هستند.
برخی از کودکان مبتلا به اختلال بیش فعالی/ کاستی توجه ممکن است نیمرخ های آلرژیک منحصربه فردی داشته باشند و اگر رژیم غذایی آن ها اصلاح شود، به طوری که موادی که نسبت به آن ها آلرژی دارند از برنامه غذایی حذف شوند. مشکلات توجه و فعالیت آن ها ممکن است بهبود یابد )وانگ و همکاران05، 0109(.
تأثیر بر سایر متغیرها )اثرات یا پیامدها( ADHD با پیامدهای نامطلوب قابل توجهی در دوران کودکی و نوجوانی همراه است: مشکلات آموزشی )در نتیجه میزان پایین فارغ التحصیلی از دبیرستان و تکمیل تحصیلات پس از متوسطه(، روابط دشوار با همسالان، افزایش نرخ تصادفات وسایل نقلیه موتوری، صدمات تصادفی و سوءاستفاده از مواد هنگامی که ADHD با اختلال سلوك) CD( همراه باشد، خطر سوءمصرف مواد بیشتر افزایش می یابد )بلانگر و همکاران ،0109(.
اختلال بیش فعالی -کمبود توجه تأثیر گسترده ای بر کودك، خانواده، معلمان و جامعه دارد. رفتارهای بیش فعالی- تکانشگری این کودکان باعث اختلال در روابط با گروه همسالان و طرد شدن آن ها و همچنین منجر به مشکلات یادگیری و نتایج تحصیلی ضعیف می شود. وقتی چنین عواملی با تعارض های درون خانوادگی با والدین و دیگر اعضای خانواده همراه می شوند، موجب کاهش عزت نفس، خلق افسردگی، تحمل کم برای ناکامی و حملات کج خلقی می شوند. سیر اختلال بیش فعالی-کمبود توجه مزمن و تدریجی است، همچنین پیش آگهی این اختلال نامطلوب بوده و کودکان مبتلا در سال های آینده در معرض خطر رشد مشکلات دیگری همچون اختلالات خلقی و اضطرابی، اختلال سلوك، مصرف مواد و الکلیسم و نیز اختلال شخصیت ضداجتماعی و رفتارهای بزهکارانه در دوران بلوغ و بزرگ سالی هستند )صادقی و حسینی رمقانی، 0386(.
در این میان مشکلات ارتباطی کودك مبتلا به اختلال و مادرش شدیداً مختل بوده و رابطه مادر فرزند در این خانواده ها در یک چرخه منفی همراه با کنترل و توأم با تعارضات و تعاملات ناکارآمد است. مادر از نافرمانی و مشکلات رفتاری کودکش در عذاب است و با شیوه های نادرست کنترل رفتار سعی در تغییر رفتارهای منفی او دارد، کودك هم متقابلاً در ارتباط با او لجبازتر و منفی گراتر شده و این چرخه معیوب در ارتباط آن ها با هم تداوم می یابد )فراقی دستجرد، شریفی درآمدی و فرخی، 0389(.
کودکان دچار اختلال نارسایی توجه/بیش فعالی بچه هایی پرحرف، لجباز و خودسر بوده، با پدر و مادر همراه نشده و از آن ها اطاعت نمی کنند. از دیگران توقع کمک دارند و نمی توانند به گونه ای مستقل به بازی و فعالیت بپردازند. اکثر این کودکان از لحاظ عاطفی بی ثبات هستند؛ به این معنی که به طور ناگهانی خلقشان تغییر می کند و والدین اظهار می دارند که کودکانشان چگونه به سرعت از خوب به بد و مجدداً به خوب تغییر خلق می دهند؛
بنابراین کودکانی که مبتلا به اختلال نارسایی توجه/بیش فعالی هستند، علاوه بر داشتن مشکلات رفتاری، بسیارحساس هستند و به آسانی آشفته می شوند. در بسیاری از خانواده ها این نکته باعث ایجاد سطحی از تنش می شود؛ زیرا اعضای خانواده همواره گوش به زنگ هستند، چون کودك در هر لحظه ممکن است یک انفجار عاطفی نشان دهد. در نتیجه این اختلال نه تنها بر فرد، بلکه بر نظام یکپارچه و گسترده تر خانواده نیز تأثیر می گذارد )زمستانی و همکاران ،0387(.
مداخله و آموزش ها )معرفی برنامه ها و بسته های آموزشی(
اختلال نقص توجه/بیش فعالی )ADHD( یک اختلال شایع و مخرب است که کودکان، نوجوانان و بزرگ سالان را تحت تأثیر قرار می دهد. چندین استراتژی درمانی در دسترس هستند که می توانند با موفقیت علائم را بهبود بخشند، از مداخلات دارویی گرفته تا رژیم غذایی )کائی و همکاران06، 0108(. داروهای محرك و مداخلات رفتاری پایه اصلی درمان کودکان مبتلا به ADHD برای بیش از 45 سال بوده است. در سال 0837، برادلی اولین کسی بود که گزارش داد بنزدرین رفتارهای کودکان بستری شده در بیمارستان را به دلیل مشکلات رفتاری بهبود می بخشد. دکستروآمفتامین نیز در سال 0837 تأیید شد، اما تا اواسط دهه 0851 برای درمان کودکان با حداقل اختلال عملکرد مغزی مورد توجه قرار نگرفت. در اوایل سال 0877، 60 مطالعه کور و کنترل شده با دارونما در مورد داروهای محرك وجود داشت که اثربخشی و ایمنی آن ها را نشان می داد. تا سال 0888، مزایا و ایمنی آن ها در بیش از 311 مطالعه دقیق مثبت نشان داده شده بود. از آن زمان، صدها مطالعه دقیق اضافی به طور مداوم اثربخشی و ایمنی آن ها را زمانی که در محدوده دوز درمانی برای کودکان از 4 سال تا بزرگسالی مصرف می شوند، تأیید کرده اند. مداخلات رفتاری که بر اصلاح رفتار متمرکز شده اند، مانند آموزش مدیریت رفتار والدین و برنامه های مدیریت رفتار مدرسه، نیز مدتهاست که کارآمد هستند. مداخلات آموزشی شناختی، فاقد سطح حمایت تجربی برای اثربخشی آن ها هستند. در مطالعه درمان چندوجهی ADHD که توسط مؤسسه ملی سلامت روان تأمین شد ،05 محقق مزایای هر دو داروی محرك و مداخلات رفتاری را در یک مطالعه چند سایتی طی یک دوره 04 ماهه و با پیگیری 01 ساله بررسی کردند. نظارت اگرچه داروهایمحرك قوی ترین تأثیر را بر علائم اصلی ADHD داشتند و مداخلات رفتاری برای خانواده ها قابل قبول تر بود ،درمان ترکیبی دارو و رفتار درمانی مؤثرتر بود، به ویژه زمانی که بیماری های همراه یا مسائل خانوادگی اضافی وجود داشت )ولریچ و همکاران ،0108(.
به بیانی دیگر به طور سنتی، درمان ADHD شامل دارودرمانی است که اغلب با رفتار درمانی مبتنی بر آموزش مدیریت والدین و آموزش میانجیگری برای والدین و معلمان تکمیل می شود. علاوه بر این، مداخلات کلاس درس، مداخلات تحصیلی و مداخلات مرتبط با همتایان به عنوان رویکردهای درمانی روانی-اجتماعی مورد استفاده قرار می گیرند. در مورد دارودرمانی، تجویز متیل فنیدیت اغلب روش انتخابی است )به عنوان مثال ،ریتالین، کنسرتا، اکواسیم، مدیکینت(. با این حال ،D-آمفتامین و همچنین غیر محرك های روانی، مانند اتوموکستین و گوانفاسین نیز تجویز می شوند. در طول سال های گذشته، مطالعه درمان چندوجهی کودکان مبتلا به ADHD و مطالعات بعدی )به اصطلاح مطالعات MTA( تحقیقات زیادی را در مورد داروهای محرك ،درمان های رفتاری، ترکیب آن ها و مراقبت های اجتماعی که خود انتخاب کرده اند، ارائه کرده اند. به عنوان مثال ،رویکردهای آموزشی مبتنی بر شناختی کامپیوتری )به عنوان مثال، تمرین حافظه کاری و توجه( با هدف کاهش علائم اصلی ADHD و مقابله با عملکرد عصبی روان شناختی است. تحقیقات در مورد این موضوع هنوز در مراحل اولیه است و مطالعات کنترل شده بیشتری در مورد اثرات بر علائم اصلی ADHD مورد نیاز است .
یکی دیگر از روش های درمانی جایگزین برای ADHD که قبلاً به طور گسترده تری در گذشته مورد مطالعه قرار گرفته است تاثیر نوروفیدبک بر اختلال کم توجهی – بیش فعالی است.
علی رغم محبوبیت اخیر تکنیک های مدولاسیون عصبی، نوروفیدبک در اکثر موارد هنوز یک قلمرو ناشناخته است. نوروفیدبک بر اساس یک رابط مغز و کامپیوتر )BCI( است و توسط یک سیستم نرم افزاری و یک خط پردازش که مجموعاً از پنج عنصر تشکیل شده است، پیاده سازی می شود. نوروفیدبک فعالیت مغز خود شرکت کننده را که از قبل پردازش شده است اندازه گیری می کند )مرحله 0 و 0(. پارامترهای مغز از پیش انتخاب شده) یک باند فرکانس خاص یا یک پتانسیل مغز( به صورت آنلاین محاسبه می شوند )مرحله 3( و به سیگنال هایی ترجمه می شوند که در زمان واقعی به کاربر بازخورد داده می شوند )مرحله 4(؛ بنابراین، ویژگی های منتخب فعالیت مغز برای شرکت کننده قابل درك می شود. از طریق این بازخورد، شرکت کننده )مرحله 5( می تواند یاد بگیرد که فعالیت مغز خود را برای تغییر مستقیم مکانیسم عصبی شناختی و رفتاریخودتنظیم کند.
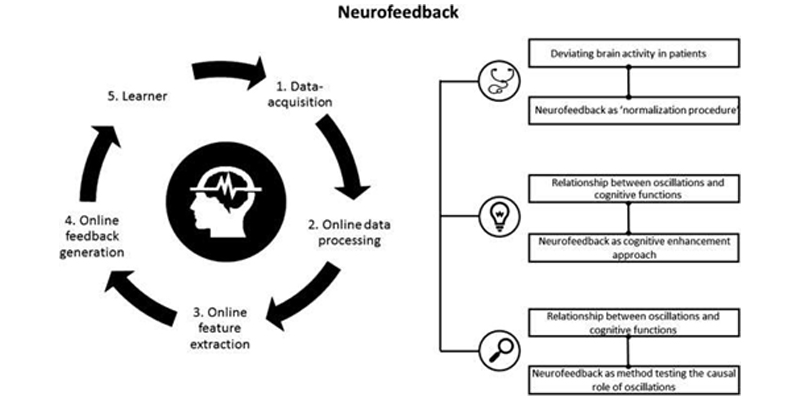
نوروفیدبک تلاش می کند تا تتا را کاهش دهد و/یا قدرت بتا را در مکان های مرکزی و جلویی افزایش دهد. این پروتکل مستقیماً ویژگی های الکتروفیزیولوژیکی مهم مانند نسبت تتا/بتا بالا، قدرت تتا بالا و/یا توان بتا پایین که معمولاً در کودکان مشاهده می شود و بزرگ سالان مبتلا به ADHD را هدف قرار می دهد.. کارآزمایی های تصادفی سازی شده و کنترل شده اخیر نشان می دهد که 31 تا 41 جلسه نوروفیدبک به اندازه متیل فنیدیت در کاهش علائم بی توجهی و بیش فعالی مؤثر بوده و حتی با عملکرد تحصیلی برتر پس از درمان مرتبط است.
پیشنهاد شده است که اثرات نوروفیدبک بر ADHD ممکن است با خودتنظیمی آموخته شده توجه، توضیح داده شود، همانطور که با دامنه افزایش یافته پتانسیل های برانگیخته درون زا مانند P300 مشهود است. با این حال، برای تعیین مکانیسم های خاصی که نوروفیدبک ممکن است بر عملکرد شناختی در ADHD تأثیر بگذارد، به شواهد عصب شناسی بیشتری نیاز است )اینریکوئز-گیپرت و همکاران07، 0108(.
به طور خلاصه روش درمانی خاصی برای اختلال وجود ندارد و حتی مؤثرترین درمان های موجود عمدتاًکوتاه مدت هستند. حال برخی مداخله های درمانی که تا حدودی در کنترل اختلال نقش داشته اند، عنوان می شوند.
- دارودرمانی: درمان اصلی این عارضه دارودرمانی است. داروهای محرك دستگاه اعصاب مرکزی، نخستین داروی درمانی است که برای 75 درصد مبتلایان مؤثر است. داروهای غیر محرك نیز از نظر اثرگذاری، پس از داروهای محرك قرار دارند.
- درمان های روان شناختی: عوارض جانبی داروهای مورد استفاده و نیز بلندمدت نبودن بهبود از طریق داروها، باعث شد که تأکید بر درمان های روان شناختی، نظیر درمان های شناختی- رفتاری و روش های تعدیل رفتار بیش تر شود.
- درمان رفتاری- شناختی: این درمان تلفیقی از تکنیک های رفتاری و راهبردهای شناختی است .راهبردهای شناختی بر عواملی که قبل از رفتار می آیند تأکید و تکنیک های رفتاری، پی آمدهای رفتار را مهم می دانند.
- رفتاردرمانی: در برنامه ی اقتصاد ژتونی، کودك طبق فعالیت هایی که ملزم است انجام دهد، امتیازهایی به دست می آورد که بر اساس آن می تواند به خواسته های خود برسد. در قرارداد وابستگی، قراری بین کودك و والد، گذاشته می شود که اگر کودك فعالیتی را انجام دهد، پاداش مثبتی دریافت کند .
روش های تنبیهی نیز شامل محروم کردن از اشیا یا فعالیت های مورد علاقه و جریمه است.
- درمان مبتنی بر آموزش: شامل آموزش خودکنترلی و به خود دستور دادن است. در واقع، در این روش فرد نقش اول را در کنترل رفتارش برای رسیدن به اهداف مشخص، ایفا می کند.
- بازی درمانی: یکی از روش هایی که برای افزایش توجه این کودکان به کار رفته است، استفاده از بازی های رایانه ای است. این بازی ها به بهبود مهارت های شناختی این کودکان نظیر فرآیند تصمیم گیری و عکس العمل سریع، کمک شایانی می کند.
مداخله های آموزشی: این مداخله ها شامل دست کاری شرایط قبل از رفتار، نظیر دستورهای آموزشی یا مواد آموزشی برای بهبود نتایج رفتاری و آموزشی است. اگر انجام تکالیف مدرسه یک هدف آموزشی در نظر گرفته شود، روش های متفاوتی نظیر تنظیم انجام تکلیف، استفاده از گروهی از اهداف و همکاری والدین و معلمان تازمانی که بهبود نسبی در انجام تکالیف کودك دیده شود ،به کاربرده می شود )داودآبادی ،0383(.
- مداخله های مبتنی بر ارتباط هم سالان: این روش بر رشد و تقویت استفاده از مهارت های اجتماعی
)نظیر ارتباط با اطرافیان، همکاری و مشارکت با آن ها( مبتنی است )چراغ ملایی ،0397(.
- برنامه های درمانی تابستانی: این روش تلفیقی از روش هایی نظیر گروه درمانی والدین، تقویت مثبت ،دستورهای مؤثر ،محروم کردن، گزارش روزانه، آموزش مهارت های اجتماعی و حل مسئله است .بسیاری از تحقیق ها نشان داده اند که این روش، مؤثر و مفید است. درمان تنها با یک روش، کافی نیست. برای درمان کامل این اختلال، روش های ترکیبی در مدت زمانی طولانی باید مدنظر قرار گیرد. به نظر می رسد ترکیب دارودرمانی و درمان های رفتاری- شناختی مؤثرترین روش درمان این اختلال است )داودآبادی، 0383(.
در کنار این مداخلات می توان برای آموزش والدین و معلمان نیز راهکارهایی ارائه داد از جمله:
پیشنهاداتی برای والدین دانش آموز
- وقتی که فرزندشان کارش را خوب انجام می دهد به او پاداش دهند. در فرزندشان توانایی ایجاد کنند و نیز با او در مورد استعدادهایش صحبت کنند و او را به به کارگیری توانایی هایش تشویق و ترغیب کنند.
- با فرزند خود کاملاً واضح و روشن صحبت کنند. برای این کار با پشتکار، مصر و مثبت باشند و خواسته های خود را کاملاً برای فرزند خود روشن سازند. به فرزند خود بگویند چه کارهایی را باید انجام دهد نه این که فقط، آنچه را نباید انجام دهد به او گوشزد کنند.
- شیوه هایی را برای کنترل رفتار فرزند خود یاد بگیرند این برنامه ها عبارت اند از: ایجاد جدول برای فعالیت های فرزندتان، داشتن برنامه برای پاداش، نادیده گرفتن رفتارهای نامطلوب ،پیامدهای عادی و غیرطبیعی نتایج و پیامدهای منطقی.
- با مدرسه فرزندتان تماس داشته باشند و برنامه تعلیم و تربیت خاص نیازهای فرزندتان را برای او تنظیم کنند.
- با معلم در تماس باشند و به او بگویند فرزندشان در خانه چه عملکردی دارد و از او بپرسند که درمدرسه چه می کند و آن ها را حمایت کنند.
پیشنهاداتی برای معلمان
باید بدانند که چه موارد خاصی برای دانش آموزان دشوار هستند. برای مثال ممکن است که دانش آموز ADHD در شروع یک کار دچار مشکل باشد؛ در حالی که دانش آموزان دیگر در پایان دادن به یک عمل و شروع عمل بعدی مشکل داشته باشند؛ بنابراین هر یک از این دانش آموزان نیاز به کمک های متفاوتی دارند.
- به دانش آموزان نشان دهند چگونه از کتاب تکلیف و برنامه های روزانه استفاده کنند. همچنین مهارت ها و روش های یادگیری را به آن ها آموزش دهند و آن ها را به شکل منظم تقویت )پاداش( کنند.
- به دانش آموزان در فعالیت های بدنی شان کمک کنند. برای مثال به آن ها اجازه دهند تا کاری را ایستاده پای تخته سیاه انجام دهند. در بین برنامه ها به آن ها استراحت دهند.
- با والدین و دانش آموزان هر دو با هم برای نوآوری و اجرای یک برنامه تعلیم و تربیتی متناسب به منظور نیل به نیازهای دانش آموزان به فعالیت و همکاری بپردازند.
- انتظارات بالا از دانش آموزان داشته باشند؛ اما سعی کنند راه های جدیدی را برای انجام کارها امتحان کنند، صبور باشند و شانس دانش آموزان را برای کسب موفقیت بالا ببرند )کریمی و غفوری ،0410(.
چراغ ملایی، لیلا )0397(. بررسی اختلال ADHD با تأکید بر روش های درمانی. تهران: دانشگاه الزهرا. حیدری نسب، لیلا؛ مدنی، اعظم؛ یعقوبی، حمید؛ رستمی، رضا؛ کاظمی، رضا) 0385(. بررسی اثربخشینوروفیدبک همراه با تمرین های شناختی رایانه ای در بهبود حافظه فعال در بزرگسالان دارای اختلال نقص توجه/بیش فعالی. فصلنامه علمی پژوهشی دانشگاه علوم پزشکی لرستان، 09)0(، 010-005.
داودآبادی، زهرا) 0383(. آیا کودك من بیش فعال است؟ فصلنامه فرهنگی اجتماعی زن، خانواده و سبک زندگی ،067.
ذوقی پایدار، محمدرضا؛ قاسمی، معصومه؛ بیات، احمد؛ صنایعی کمال، سمانه) 0384(. مقایسه سلامت روان مادران دارای کودکان با و بدون اختلال کم توجهی – بیش فعالی. تعلیم و تربیت استثنایی ،05)9(، 6-
.06
زمستانی، مهدی؛ قلی زاده، زلیخا؛ علایی، مریم) 0387(. اثربخشی درمان مبتنی بر پذیرش و تعهد بر افسردگی و اضطراب مادران دارای فرزند با اختلال نارسایی توجه/بیش فعالی. فصلنامه روانشناسی افراد استثنایی، 9)08(، 60-94.
صادقی، مسعود و حسینی رمقانی، نسرین) 0385(. اثربخشی آموزش فرزندپروری مبتنی بر ذهن آگاهی بر اضطراب و نگرانی مادران دارای کودك مبتلا به اختلال بیش فعالی-کمبود توجه. سلامت جامعه ،01)4(، 0-03.
علیزاده، حمید) 0394(. تبیین نظری اختلالال نارسایی توجه/بیش فعالی: الگوی بازداری رفتاری و ماهیت خود کنترلی. پژوهش در حیطه کودکان استثنایی، 5)3(، 303-349.
فراقی دستجرد، برات؛ شریفی درآمدی، پرویز؛ فرخی، نورعلی) 0389(. اثربخشی برنامه آموزشی مبتنی بر پذیرش و تعهد بر تعامل مادر کودك- مادران دارای کودك مبتلا به اختلال نارسایی توجه/بیش فعالی.
مجله دانشکده پزشکی دانشگاه علوم پزشکی مشهد، 60، 407-436.
کریمی، لیلا و غفوری، آرزو) 0410(. ارائه راهکارهایی جهت بهبود مشکل بیش فعالی/بی توجهی در کودکان
)مطالعه موردی: محصلین دوره پیش دبستانی(. فصلنامه ایده های نوین روانشناسی ،03)07(، 0-09.
کنگرلو، مهناز؛ لطفی کاشانی، فرح؛ وزیری، شهرام) 0380(. تاثیر آموزش خانواده درکاهش مشکلات
رفتاریکودکان مبتلا به اختلال کمبود توجه و بیش فعالی )ADHD(. مجله علوم پزشکی دانشگاه آزاد اسلامی، 00)3(، 006-001.
American Psychiatric Association. Neurodevelopmental disorders: Attentiondeficit/hyperactivity disorder. In: Diagnostic and statistical manual of mental disorders, fifth edition (DSM-5). Washington: American Psychiatric Association, 2013. Available online: https://doi.org/
Bélanger, S. A., Andrews, D., Gray, C., & Korczak, D. (2018). ADHD in children and youth: Part 1—Etiology, diagnosis, and comorbidity. Paediatrics & child health, 23(7), 447-453.
Bonati, M., Reale, L., Zanetti, M., Cartabia, M., Fortinguerra, F., Capovilla, G., … & Lombardy ADHD Group. (2018). A regional ADHD center-based network project for the diagnosis and treatment of children and adolescents with ADHD. Journal of attention disorders, 22(12), 1173-1184.
Bradley, J. D., & Golden, C. J. (2001). Biological contributions to the presentation and understanding of attention-deficit/hyperactivity disorder: a review. Clinical Psychology Review, 21(6), 907-929.
Cabral, M. D. I., Liu, S., & Soares, N. (2020). Attention-deficit/hyperactivity disorder: diagnostic criteria, epidemiology, risk factors and evaluation in youth. Translational pediatrics, 9(Suppl 1), S104.
Caye, A., Swanson, J. M., Coghill, D., & Rohde, L. A. (2019). Treatment strategies for ADHD: an evidence-based guide to select optimal treatment. Molecular psychiatry, 24(3), 390-.804
Demontis, D., Walters, R. K., Martin, J., Mattheisen, M., Als, T. D., Agerbo, E., … & Neale, B. M. (2019). Discovery of the first genome-wide significant risk loci for attention deficit/hyperactivity disorder. Nature genetics, )1(15, 63-.57
Enriquez-Geppert, S., Smit, D., Pimenta, M. G., & Arns, M. (2019). Neurofeedback as a treatment intervention in ADHD: Current evidence and practice. Current psychiatry reports, 21(6), 1-7.
Epstein, J. N., & Loren, R. E. (2013). Changes in the definition of ADHD in DSM5: subtle but important. Neuropsychiatry, 3(5), 455.
Gawrilow, C., Kühnhausen, J., Schmid, J., & Stadler, G. (2014). Hyperactivity and motoric activity in ADHD: characterization, assessment, and intervention. Frontiers in psychiatry, 5, 171.
Johnson, K. A., Wiersema, J. R., & Kuntsi, J. (2009). What would Karl Popper say? Are current psychological theories of ADHD falsifiable?. Behavioral and Brain Functions, 5(1), 1-11.
Lou, H. C., Rosa, P., Pryds, O., Karrebæk, H., Lunding, J., Cumming, P., & Gjedde, A. (2004). ADHD: increased dopamine receptor availability linked to attention deficit and low neonatal cerebral blood flow. Developmental medicine and child neurology, 46(3), 179-183.
Wang, L. J., Yu, Y. H., Fu, M. L., Yeh, W. T., Hsu, J. L., Yang, Y. H., … & Pan, W. H. (2018). Attention deficit–hyperactivity disorder is associated with allergic symptoms and low levels of hemoglobin and serotonin. Scientific reports, 8(1), 1-7.
Wolraich, M. L., Chan, E., Froehlich, T., Lynch, R. L., Bax, A., Redwine, S. T., … & Hagan, J. F. (2019). ADHD diagnosis and treatment guidelines: a historical perspective. Pediatrics, .)4(441 : بیش فعالی
[1] Gawrilow et al
[2] American Psychiatric Association
[3] Wolraich et al
[4] Bonati et al
[5] Bélanger et al
11
